Аналіз економічних аспектів реформування охорони здоров’я в Україні
Шановна редакціє «Голосу України»!
На сторінках вашого видання регулярно друкуються аналізи реформ, що відбуваються в країні.
Із пропозицією суспільного обговорення надсилаю вам короткий економічний аналіз реформування охорони здоров’я в Україні на підставі статистичних даних та бюджету України.
Спираючись на багаторічний (з 1986 року) досвід роботи в організації охорони здоров’я, вважаю, що для надання безплатної медичної допомоги коштів у бюджеті вистачає, за умови наведення належного порядку в галузі та їх раціонального використання.
З повагою, Володимир МАРКОВИЧ, кандидат медичних наук.
З приходом на посаду міністра охорони здоров’я О. Квіташвілі суспільство очікувало термінових змін у системі. Проте вони не відбуваються бажаними темпами. Очевидно, що реформування галузі охорони здоров’я — це насправді реформування суспільства, всіх складових його взаємовідносин та устоїв. Тому реорганізацію необхідно проводити надзвичайно прозоро, аргументовано і з розумінням процесів перетворення як медиками, так і пересічними громадянами. Кожен повинен чітко розуміти, що йому дасть реформа, де він отримає необхідну допомогу і в якому обсязі. На жаль, про це говориться мало.
Реформаційне свербіння, як епідемія, триває не перший рік. Наведу деякі результати попереднього реформування галузі охорони здоров’я в частині профілактичної медицини. Урядом Азарова було прийнято рішення про ліквідацію з 2013 року санепідслужби МОЗ, яка займалася усуненням дії шкідливих факторів на здоров’я людей, зменшенням захворюваності, в тому числі інфекційної. Що дала ліквідація СЕС країні? У 2012-му, коли СЕС працювала в повному складі, функціонував державний нагляд, виконувалися профілактичні заходи в потрібному обсязі, у країні було зареєстровано 7 332 729 випадків інфекційних захворювань. Із 1 січня 2013 року санепідемстанції припинили своє існування. Майже два роки залишки ліквідованої служби всієї України проводять реорганізаційні заходи, на що вже пішли мільйони гривень.
Профілактика захворюваності залишилася без належної уваги. Унаслідок цього за 2013 рік, без епідемій і масових захворювань, в Україні було зареєстровано вже 7 843 365 випадків інфекційних захворювань, що на 510 627 випадків більше порівняно з 2012-м. За середньої тривалості лікування одного випадку інфекційного захворювання сім днів країна втратила
3 574 389 людино-днів на лікування хворих людей, а не на зростання ВВП (87,75 гривні на день). Отже, ВВП країни втратив майже 314 мільйонів гривень доходу порівняно з 2012 роком. Крім того, вартість інтенсивного лікування інфекційного хворого становила майже 250 гривень на день (з урахуванням вартості діагностики, медичних препаратів, харчування тощо). Видатки на лікування з бюджету та коштів населення становили приблизно 894 мільйони гривень.
Сумарні втрати країни тільки від зростання інфекційної захворюваності за 2013 рік — понад 1,2 мільярда гривень.
Якщо порахувати видатки бюджету на виплати із скорочення чисельності працівників СЕС (майже 20 тисяч спеціалістів), а саме на компенсації, вихідну допомогу, невиплачені заборгованості, капіталізаційні видатки, видатки служби зайнятості, в тому числі на перекваліфікацію вивільнених працівників, то сума загальних втрат бюджету в десятки разів перевищила фонд зекономленої оплати праці вивільнених працівників. Економічна шкода, завдана країні від непродуманої реорганізації, очевидна навіть без урахування соціальної складової проблеми та подальших наслідків.
На підставі епідеміологічного аналізу ситуації в країні мною було зроблено прогноз інфекційної захворюваності на 2015 рік. Без належних спеціальних протиепідемічних та санітарно-гігієнічних заходів очікується зростання інфекційної захворюваності до 12,4 мільйона випадків інфекційних захворювань із можливими втратами країни понад 29 мільярдів гривень. Цей аналіз було відправлено в урядові структури, і, можливо, він буде врахований у подальшій реформі санепідслужби.
Нині анонсовано наступне реформування всієї системи охорони здоров’я. Хочеться, щоб воно пройшло не так, як у вищенаведеному прикладі реформи СЕС. Проведемо фінансовий аналіз поточної ситуації української системи охорони здоров’я.
Ще до затвердження змін до «Державного бюджету України на 2015 рік» запланованих загальнодержавних видатків у сумі 46,75 мільярда гривень та 10,085 мільярда гривень видатків на МОЗ цілком вистачало для виконання ст. 49 Конституції України щодо безплатної медичної допомоги в державних і комунальних закладах охорони здоров’я.
Видатки на фінансування МОЗ, згідно із змінами до «Державного бюджету на 2015 рік», зросли до 11,243 мільярда гривень, тобто фінансування галузі істотно збільшено.
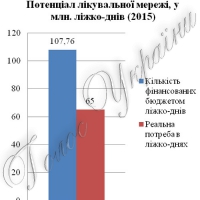
Станом на 17.04.14 р., в Україні проживали 42,99 мільйона людей. За рівня госпіталізації у 15 відсотків в 2015-му в стаціонарах слід очікувати майже 6,449 мільйона хворих. Якщо взяти середню тривалість лікування хворого (на соматичні та інфекційні захворювання) 10 днів, то лікувальним закладам необхідно забезпечити майже 65 мільйонів ліжко-днів у 2015 році.
Відповідно, для забезпечення видатків на лікування і харчування хворих із розрахунку 150 гривень на день необхідна сума становитиме приблизно 9,75 мільярда гривень.
Потреба в заробітній платі персоналу закладів охорони здоров’я — 26,629 мільярда гривень. За сьогоднішньої середньої штатної чисельності 217,8 на 10 тисяч населення в закладах охорони здоров’я трудяться майже 936 тисяч працівників із середньою зарплатою 2370 гривень.
Щодо фінансування матеріально-технічної бази, на утримання якої виділяється до 18 відсотків кошторисних призначень, тобто 10,23 мільярда гривень. У закладах охорони здоров’я України налічується орієнтовно 309,7 тисячі ліжок (72,03 ліжка на 10 тисяч населення). У разі 328,56 дня роботи ліжка у 2013 році їх потенціал становив 101,76 мільйона ліжко-днів за наведеної вище потреби в 65 мільйонів ліжко-днів.
Нескладний підрахунок показує, що держава витрачає зайві кошти на утримання 197,8 тисячі ліжок, які не використовуються за медичними цілями (хіба що як соціальні та геронтологічні).
Відповідно, на ці зайві для медичної галузі ліжка та утримувані для них будинки, споруди, штатні одиниці, обладнання та транспорт витрачаються кошти охорони здоров’я, які могли б іти безпосередньо на лікування, запобігання захворюваності (в тому числі диспансеризацію), нові технології, медичну науку, підвищення кваліфікації фахівців, державну фармацевтичну галузь тощо.
Отже, гроші на безплатну медицину та на заробітну плату всього наявного персоналу є. Є також колосальна матеріально-технічна база разом із закріпленою землею. Можливо, галузь не потрібно радикально ламати, а просто варто навести належний порядок, раціонально та ефективно використовувати наявні ресурси?
Очевидно, що потрібно відновити профілактичну медицину, налагодити належну діагностику на первинному рівні, ввести обов’язкову диспансеризацію населення, поновити планові госпіталізації. На вивільнених базах організувати реабілітаційну мережу, відновити державну фармацевтичну промисловість та мережу державних аптек. Необхідно також переглянути потребу в десятках програм із централізованими закупівлями на мільярди гривень.
Зекономлені шляхом реструктуризації на різних напрямах кошти можна спрямувати на підвищення заробітної плати працівників, впровадити економічне самоврядування медичних установ з тим, щоб вони на кожному рівні охорони здоров’я були господарями, а не слугами й утриманцями.
Для цього треба об’єднати зусилля лікарів, менеджерів, економістів, населення, та із підтримкою державної влади покращити, а не зламати надзвичайно соціально чутливу галузь.
Володимир МАРКОВИЧ, кандидат медичних наук.
Ужгород.